心の壁 「情報をくれ」の前に「情報をわたす」
7月14日朝、3時間程の睡眠のあとやっとの思いでホテルを出た。
車の中で海平と前日を振り返った。実はDMATロジスティクスチームがPCR検査を支援するために所属病院と所属都道府県の許可をとってからという指示がDMAT事務局からでた。DMATは所属都道府県と所属病院の協定によって活動しており、派遣時の事故に対して所属都道府県が保険をかけている。DMAT活動でケガ等が発生した場合は所属都道府県が保証する仕組みになっている。そのため都道府県の許可を得る必要があるという論理だ。なかには許可が出なかった隊員もいた。その隊員は本部に残って最後まで留守を守ってくれた。
7月14日朝、本部に着くと、我々より遅くまで働いていたはずの人吉保健所の職員の方から「おはようございます」と明るく声をかけてもらった。他の職員の方々も私の顔をみて会釈をしてくれる。明らかに昨日までの私に対する態度と様子が違う。
県外からやってきた我々支援者と被災地内の支援者の間にあった壁が一つ溶けたと思った。
被災地のために働くぞと意気込んでやってくる我々はえてして、「こーしたほうがいい」「あーしたほうがいい」と良かれと思って口を出す。それが被災地内支援者の考え、困りごと、要求と合致していればことは進んでいく。ところが、その時、その瞬間に一番困っていることが別にあれば、我々からの進言は受け入れられないどころか、我々はただ仕事をふやし被災地内支援者の負担を増やす存在になってしまう。
これまでの数々の経験からDMATロジスティクスチームは「何か困っていることはありませんか?」「なんでも手伝います」というスタンスで被災地に入っていく。
実際に人吉市保健センターでは、保健師さんの資料作りやメモを電子化する作業(ExcelやWordへの打ち込み)を手伝ったりもした。
そういった姿勢で行ってもやはり信頼関係を築くには時間がかかるる。私の前任者の二村先生は、保健所長や保健所の職員の皆さんと信頼関係を築くために「我々が持っている情報はとにかく全て保健所長に渡すようにした」「その成果か少しずつ保健所長と信頼関係ができてきたところだ」と言って私と交代した。
災害時は情報が錯綜するし「情報がない」「情報が欲しい」という話をよく聞く。人吉市保健センターでも「県や保健所がどのような動きをするのか情報が欲しい」という声を聞いた。関係機関の調整も我々の仕事だと思っているので「分かりました。対応します」と二つ返事でやることに決めた。いろいろ方法を考えたが一番効果的だったのは、保健センターの動きを保健所に報告することだった。二村先生方式「情報が欲しかったらまず自分の情報をだせ」だ。これは災害対応だけでなく、いろいろな場面で使える原則ではないだろうか。
その日、盾保健所長から依頼があった「球磨村でPCR検査をやらなければならなくたったけど、DMATでやってもらえる?」
横にいた隊員が「実は、都道府県の許…」と言い出したので
私が遮って「いいですよ。やります」と即答した。
球磨村にいるDMATは前日のPCR検査に関わっていなかったので病院と都道府県の許可はもらっていない。これから許可をもらって…と手続きを踏まなければならない。だからといってそれを保健所長に言ったところで何の解決にもならない。盾保健所長が欲しい返答は「Yes」か「No」のどちらかで、万が一「No」だったら直ぐに代替案に移るだろう。
実際、私が「Yes」と言ったらすぐに担当者を呼んで実務的な話に移った。
この時点で、誰がPCRをやるか決めていなかったが、誰もいなければ自分がやればいいと思っていた。こんな時はスピード感が重要だ。走り出しながら考える。
こうして我々と保健所の皆さんとの間にあった壁がだんだん溶けていくのを感じながら活を行っていった。
支援者が新型コロナウイルスPCR陽性
毎日、保健所が主催し16時30分から市町村の保健師、医師会、医療機関、支援団体など関係機関を集めた会議が行われていた
7月13日夕方その会議が中止と連絡が来た。
その後、盾保健所長から極秘の相談があると言われた。
「7月12日まで支援に来てくれていた他県の保健師が帰ってからのPCR検査で陽性という結果が出たと連絡が入った。この後、県庁で記者発表が行われる予定だ。その保健師は発熱無しの無症状、行動を共にした他の職員はPCR陰性、その保健師のPCRの陽性反応もごくわずかに出ただけのようだ(つまり感染しているとしてもウイルス量は少ないし感染力は非常に少ない)」
「どのような対応をするか県と相談中だが、避難所の一斉PCRをする場合には、DMATも協力してくれますか?」
忙しく保健所職員に指示を出しながら、ひそひそ話のように聞いてきた。
私は二つ返事で
「いいですよ。やりますよ」と答えた。
普段、病院でPCR検査の検体採取を行っているDMAT隊員は多数いるはずだし、検体採取は感染防御具(Personal Protective Equipment : PPE)をしっかり身に着けて行うので危険はない。ダイヤモンドプリンセス号で感染者対応を行ってきた実績もある。DMATが新型コロナウイルスのPCR検査ができない理由はどこにも見当たらない。
なにより、この被災地内の保健所が困っているときに「できません」と言ったら何のために被災地支援に来ているのか分からなくなってしまう。
その後、熊本県から発表があった
https://news.yahoo.co.jp/articles/405091a60bab9683298fa474482612188733af21
そして、2つの避難所の消毒と避難者のPCRをその日のうちに行う方針が決まった。
通常、新型コロナウイルスの検査は患者または無症状病原体保有者の濃厚接触者に行われる。
2020年5月29日に国立感染症研究所がだした「新型コロナウイルス感染症患者に対する積極的疫学調査実施要領」
https://www.niid.go.jp/niid/ja/diseases/ka/corona-virus/2019-ncov/2484-idsc/9357-2019-ncov-02.html
以下一部抜粋
*発熱、咳、呼吸困難、全身倦怠感、咽頭痛、鼻汁・鼻閉、頭痛、関節・筋肉痛、下痢、嘔気・嘔吐など
- 「無症状病原体保有者の感染可能期間」とは、陽性確定に係る検体採取日の2 日前から入院、自宅や施設等待機開始までの間、とする。
- 「濃厚接触者」とは、「患者(確定例)」(「無症状病原体保有者」を含む。以下同じ。)の感染可能期間に接触した者のうち、次の範囲に該当する者である。
・ 患者(確定例)と同居あるいは長時間の接触(車内、航空機内等を含む)があった者
・ 適切な感染防護無しに患者(確定例)を診察、看護若しくは介護していた者
・ 患者(確定例)の気道分泌液もしくは体液等の汚染物質に直接触れた可能性が高い者
・ その他: 手で触れることの出来る距離(目安として 1 メートル)で、必要な感染予防策なしで、「患者(確定例)」と15分以上の接触があった者(周辺の環境や接触の状況等個々の状況から患者の感染性を総合的に判断する)。
今回のケースでは、
陽性者は終始マスクをしていたし、避難者や避難所の関係者と長時間、密接な状況にいたとは考えにくいとされた。
つまり、濃厚接触者は「長時間の接触(車内、航空機内等を含む)があった」同行していた派遣チームのみで、しかもすでにPCR陰性が確認されており、避難所内で濃厚接触者はなし、感染が起きる可能性はほぼないだろうと考えられた。
それでも熊本県はその日のうちに避難者の全例PCRを行う方針とした。それは、避難者に正確な情報を伝えるとともに不安を取り除き、被災地内外でおきるであろう無用な混乱を避けるためには必要なことであった。
その方針決定後、県庁にある医療調整本部と調整をおこない、派遣元当道府県、派遣元病院の承諾を得たうえでPCR検査に協力することなった。
保健所支援チームの長崎県DHEATは、ちょうどその日がチーム交代引継ぎの日であった。その日帰るはずだった保健所長藤川先生は残ってくれた。藤川先生は西日本豪雨でも一緒に災害支援を行ったことがあり、その後の研修会でも何度かご一緒した。元外科医で男気溢れる女性の先生だ。
人吉保健所職員、熊本県からの応援職員、長崎県DHEAT、日赤災害コーディネートチーム(熊本赤十字病院)、DMATロジスティクスチームが2つの避難所に分かれて消毒とPCR検査を行った。
21時頃避難所の到着、盾先生が避難者に経緯と方針を伝え、検査が始まったのは22時近かったと思う。マスコミが来ていて写真を撮っていた。
https://www.nishinippon.co.jp/item/n/626010/
検査が終わって、全員が本部に帰ってきたのは24時を過ぎていた。保健所の職員の方々は後片付けをやっていたが、我々は1時頃一足先にそれぞれのホテルにむけて帰路についた。
保健医療調整本部
7月12日16時頃、人吉保健所に到着した。
保健所の入口横の一角に「人吉・球磨医療圏保健医療調整本部(人吉保健所内)」があった。
事務局長を務めるDMATロジスティクスチームの二村先生、副事務局長の嶋先生が笑顔で出迎えてくれた。避難所や病院に出かけたDMATや日赤救護班などの保健医療活動チームがまだ帰ってきていないためそれほど忙しくない様子だった。
二村先生は関西弁で状況をテンポよく説明してくれた。避難所のマネジメントはすべて日赤災害医療コーディネートチームに任せているということで日赤災害医療コーディネーターの池先生を紹介してくれた。細身の長身で物腰柔らかな先生で好印象だった。
次に、保健所長の盾先生のデスクに出向いてあいさつをした。40歳代と思われる女性の先生で災害対応の疲れのためか険しい表情だった。秋田空港で買った「いぶりがっこ」と「なまはげチョコ」をプレゼントしたところ、秋田大学の公衆衛生学講座の先生の話や「いぶりがっこが大好きだ」など意外にも秋田の話題で会話が弾んだ。
お土産はいつもきむらやの「いぶりがっこおつまみ」を買っていく。これは個包装になっていて食べやすく大人数へのお土産にいい。
秋田名物いぶりがっこは全国区の食べ物になってきたようだ。
|
|
「保健医療調整本部」は2016年の熊本地震が契機となって明文化された。
地域の対応に関しては、熊本地震の際に阿蘇で行われた活動「阿蘇地区保健医療復興連絡会議Aso Disaster Recovery Organization(ADRO 通称アドロ)」がモデルとなっている
その後、西日本豪雨では倉敷市でKuRaDROという名称が使われたが、○○ドロはその後なぜか使われなくなった。
厚生労働省からの通知「大規模災害時の保健医療活動に係る体制の整備について」
都道府県庁内に「保健医療調整本部」を設置し、災害対策に係る保健医療活動の総合調整を行い、地域は保健所がその役割を担うこととされた。
以下一部抜粋。
① 保健医療調整本部は、被災都道府県内で活動を行う保健医療活動チームに対し、保健医療活動に係る指揮又は連絡を行うとともに、当該保健医療活動チームの保健所への派遣の調整を行うこと。 なお、災害発生直後においては、人命救助等に支障が生じないよう、 保健所を経由せず、被災病院等への派遣の調整を行う等、指揮又は連絡及び派遣の調整(以下「指揮等」という。)について、臨機応変かつ柔軟に実施すること。
② 保健所は、①によって派遣された保健医療活動チームに対し、市町村と連携して、保健医療活動に係る指揮又は連絡を行うとともに、当該保健医療活動チームの避難所等への派遣の調整を行うこと。
地域の災害保健医療は保健所が中心となって行うことが明文化された。とはいえ、被災地の保健所が、保健所業務を行いながら、これまで経験がなかった災害支援のために集結した医療チームをマネジメントするのは現実的ではない。そこでDMATロジスティクスチームが登場することになる。保健所を支援し外部からやってきた保健医療活動チームをマネジメントする(本部活動をおこなう)ために被災地にやってくる。
「保健医療調整本部」は都道府県庁に設置される組織だが、地域レベルで保健所に設置される組織も「○○地区保健医療調整本部」という名称がつくことがほとんどだ。
地域の災害保険医療をマネジメントするのは保健所なので、「○○地区保健医療調整本部」のトップは保健所長であり、我々DMATロジスティクスチームは保健所長ならびに保健所、市町村を支援するための「○○地区保健医療調整本部事務局」を運営する。
「○○地区保健医療調整本部」には「日赤災害医療コーディネートチーム」、「日本医師会災害医療チーム( Japan Medical Association Team; JMAT)」をマネジメントする「医師会事務局」、「災害派遣精神医療チームDisaster Psychiatric Assistance Team: DPAT」、保健所職員の支援チーム「災害時健康危機管理支援チーム(Disaster Health Emergency Assistance Team ; DHEAT)」などが入り、お互いの活動内容や得られた情報を共有し被災地内の保健医療活動を行う。「事務局」がそれぞれの団体のいわばつなぎ役、取りまとめ役となる。
私が入った7月12日にはすでにこの体制が確立していた。その運営も何の問題もなく行われているように思えた。これまでの災害の教訓が生かされていると感じた。
「今回の災害支援はこれまでとは違い苦労は少なそうだ」と海平調整員と車の中で話しながら八代市のホテルに向かった。
九州豪雨 熊本空港着
7月12日羽田空港経由で熊本空港に向かった。DMATロジスティクスチーム隊員で看護師だけど調整員登録となっている海平と一緒だ。彼とは熊本地震、北海道地震、昨年の台風19号で一緒に活動した。彼も経験をつんで頼りになる男になった。
羽田空港はガラガラだった。コロナ渦の影響は強力だ。普段心配しない日本経済が心配になった。

そこに熊本県庁の調整本部にいるDMATの総大将の遠藤先生から電話があった「いつ熊本に着く?人吉の本部に行ってもらいたい。県庁によらなくてもいいから熊本空港から直接向かってくれ。二村先生がいるから引き継ぐように」
いつもの簡単な指示。私と海平は予想した通りの展開に思わず顔を見合わせ笑った「やっぱり」。
私と海平はこれまで県庁調整本部に入ったことはなく、毎回、被災地内の保健医療調整本部での活動だった。その立ち上げにかかわったこともあったし撤収にかかわったこともあった。行政、医療機関、支援団体の間に入り調整することが主な仕事で、それぞれが違う思いで活動するため、その間に入り嫌な思いもたくさんした。何度も頭を下げた。誰かがそれをやらなければ被災者に適切な支援が届かない。そう信じてやってきた。そんな経験が積み重なって被災地では多少のことではイラっとしないし怒ることもない。うまくいかなくても落ち込まないようにしている。
熊本空港でレンタカーを借りて人吉市の保健医療調整本部がある人吉保健所を目指した。
九州豪雨 DMATロジスティクスチーム
2020年7月4日21時58分DMAT事務局からメール
中国四国ブロックのDMATロジスティックチーム隊員への派遣要請であった。
7月5日報道をみて熊本県人吉市、球磨村の被害は甚大で避難生活が長期になるのは間違いなさそうだった。
どの災害でも急性期から慢性期への移行期に多数の関係機関の調整に難渋する。私はこれまで日本各地の災害に出かけており急性期から慢性期対応への移行もそれなりに経験してきた。DMAT事務局の災害医療のプロは別格として、通常の病院に勤務する医者の中では災害対応の経験は多いほうだと思う。
この災害は自分のこれまでの経験が生かせるに違いないと思った。もっと踏み込んで言うと、コロナ禍で出動できないDMAT隊員の多数いるだろうから、私はいかなければならないと思った。
自分には7月10日の医学科5年次の講義、7月11日救急エコーセミナーの講師というどうしても外せない業務が2件あり、早くても7月12日に出かけることしかできなかった。ただ逆に考えると、発災から1週間というのは当初から災害対応にあたっていた方々の交代時期になり、そこからできるだけ長期に活動できれば被災地のためになるだろうと考えた。
7月6日月曜日、12日に出発するための調整を始めた。まず、学生実習(クリニカルクラークシップ1)は6月から再開していたが、それ以前は中止またはZOOMで授業であったので、その時に作っておいた動画教材や資料をもとに自習をしてもらうことと、熊本からZOOMで授業をおこない現地の様子を紹介することにした。病院業務は派遣予定期間に一つだけ入っていた当直を代わってもらった。平日日中の業務は私がいなくても回るようになっている。
7月7日教授には派遣の許可をもらった。その後病院長からも派遣の許可をもらった。これで間違いなく出る派遣要請に応募すればよい。派遣要請がでない場合には「7月12日から1週間程度は行けますよ」とDMAT事務局に申し出るつもりだった。
DMAT活動は、急性期の人命救助・急性期医療がひと段落したら、避難者の健康管理や被害を受けた医療施設への支援を行いながら、行政、保健所、医療機関、地元医師会、支援団体等と協同し、その後の被災地支援、被災者支援の医療・保健・福祉分野の道筋を整えることが次の仕事となる。
被災地の医療・保健・福祉を担う方々は、災害対応を行うのは初めての方がほとんどである。自らも被災していながら地域住民に支援を行わなければならず、武器も持たずにいきなり戦場に放り込まれたようなものである。そのストレスは想像を絶する。
避難者の方々も被災地で支援を行っている方々も、1週間もたつと精神的にも肉体的にも疲れが出て体調を崩す人がでてくる。災害対応の第2のフェーズに入ってくる。
2011年3月の東日本大震災では、当初医療ニーズはないとされDMATが引き上げた発災4,5日後から避難所で体調崩す人が続出した。2016年4月の熊本地震では1週間後から深部静脈血栓症から肺動脈血栓症(エコノミークラス症候群)を発症する人が相次いだ。こういった反省をもとにDMATでは切れ目のない医療支援、早期からの避難者・被災者の健康管理を行い、できるだけ負担のない形で地元の行政、保健所、医療機関に引き継ぐことを目標に活動している。
7月7日18時56分思ったより早く派遣要請がでた
【緊急】DMATロジスティックチーム派遣要請(追加派遣)について
北海道、東北、中部、近畿、中国、四国、九州・沖縄ブロック
各府県災害医療担当者各位
7月4日の大雨被害に関し、熊本県からDMATロジスティックチームの追加派遣について下記の通り要請がありました。
記
1.派遣要請都道府県:北海道、東北、中部、近畿、中国、四国、九州・沖縄ブロック管内のDMATロジスティックチーム隊員の派遣を要請いたします。
2.派遣対象者:DMAT指定医療機関に所属するDMATロジスティックチーム隊員有資格者
3.活動場所:熊本県庁または同県内に設置されたDMAT活動拠点本部等
4.派遣期間:7月10日(金)~17日(金)ごろ(被災地の状況により変更があり得ます)
5.参集場所及び参集日時:別途DMAT事務局から連絡
6.活動内容:本部活動
…
私は7月12日~19日で申し込んだ。19日としたのは、間違いなく17日ではDMAT活動は終わらないだろうし、17日で帰るDMATロジスティクスチーム隊員がほとんどだろうからその谷間を埋める意味でも19日としておいた方が良いと判断したからだ。
ルーティーンワーク化する医者という仕事2
前回「ルーティーンワーク化する医者という仕事」という話をしました。https://mokuyama.hatenadiary.jp/entry/2020/06/28/142559
医者をやっていくには膨大な知識が必要です。大学6年間の知識では全く足りません。さらに手術や内視鏡などの技術が必要な診療科では技術の習得も必要です。よく考えると内科医が行う診断は教科書を読むだけでできるものではなく、患者さんとのやり取りを行いながらも最終診断にたどり着くのは技術にほかならないし、放射線科が行う画像診断や病理医が行う病理診断も技術です。医者としての技術の習得は必須であり、それにはそれなりの数年という時間が必要になります。
そう考えると医師の仕事はルーティーンワークといえるのか?という疑問がわきますが、それでも私はルーティーンワーク化していると考えています。
今振り返ると、私が医者になった1990年代には、医学、医療の中で分からない事が沢山ありました。当時常識だったことが今はまったくやられていないなんてことは沢山あります。それだけ医学が進歩したということです。世界中で研究がなされ、それがエビデンスとなって標準治療が確立されガイドラインとして公表されています。インターネットによってどこにいてもその情報は手に入ります。インターネットによって医者の持つ情報量が均一化されました。つまり、医者のもつ知識量には大きな差はなくなったということです。
20数年前は、知識(情報)を多く持っている医者が名医でした。その頃は英語論文を手に入れることことも大変だったので、当時の名医は少ない外部からの情報と自分の経験からできるだけ多くの情報をインプットし独自のやり方を編み出していたのだと思います。「コツ」や「秘訣」、大げさに言うと「奥義」もしくは「勘」や「直感的能力」と呼ばれていたものがそれにあたると思います。それは多くの場合、言語化されずその名医だけが持つ独占的能力となっていたと思われます。それが今は、その時に分からなかったことまで解明され、より強力な情報となって公開されています。
手術に関していうと20数年前は手術がうまい名医というのは「ここを切ると血が出ない」ということが分かっていたのだと思います。名医はそれを言語化して伝えることは難しくて「手術は見て覚えろ」「手術技術は盗め」と言うしかなく、ずっとそばで見ていた医者の一人がその技術をなんとなくできるようになっていくと、その医者を弟子と呼びかわいがった。というのがその当時の外科医の「匠モデル」だと思います。
現在は、内視鏡手術の発達により薄い膜まで認識され、ここを切ると出血しないという場所が明らかにされましたし、各種デバイスの発達で出血を簡単に止めることができます。さらにその場にいない人も手術ビデオを見ることがでます。つまり、名人の手術技術が解明され、新しいデバイスが名人に代わって止血をしてくれて、手術場にいる人以外でも見ることができるようになりました。
確かに現在でも手術が上手な医者はいます。ただ、その技術は独占されず公開されているため多くの医者が到達可能であるといえます。外科医のトップになれなくても標準的手術技術を身に着けるための方法は明確に示されたので、以前よりも容易にその技術は習得可能になったと思います。外科医の「匠モデル」は崩壊しました。
全ての医者が同じ状況にあると思います。医者の「匠モデル」は崩壊しました。以前は病院にいて経験を積むことこそが医者の実力を上げるための最短コースだっと思いますが、現在はそうでないことは明らかです。手術ビデオ以外にも画像集や症例集など机の上で得る情報量が実際に病院で働て得られる情報量よりも多くなってきていると感じます。コロナ禍の影響でますますインターネット上に情報が上がってくると思います。
医学研究が進み得られた知見が膨大になっていく一方、人間の能力には限界があります。一人で処理できる情報量には限界があります。年々、医者の専門領域が細分化されてきているのは当然の流れということです。専門領域が細分化しているということは、仕事の範囲が狭くなってきていると言い換えることができます。
前回書いたように医者の人数が増えてきていることも関係しています。細分化するためにはそれぞれの分野に人数を分配できなければなりませんし、逆に、細分化したためにそれぞれの分野によっては「医師不足」と判断されるところも出てきているわけです。
まとめると、通常の病院、診療所で働く医師は、それぞれの与えられた分野(細分化された専門領域)で、公開されている情報に基づいて標準的診療を行っていけばいいわけです。これはルーティーンワークと言ってもいいのではないでしょうか。
ルーティーンワーク化する医者という仕事
田舎で育って田舎で働いているせいもあると思いますが、私が医者になった当時は私の周りにはまだ「お医者様」という雰囲気がありました。高齢者の方々を診察すると若い私でさえ敬われている感覚をうけました。
それから20数年経った現在そのような感覚を受けることは全くありません。「医師」というのは聖職でもないし、特別な職業ではないということです。
以前、NewsPlicks https://newspicks.com/ で北野唯我さんの記事を読んで納得したことがあります。
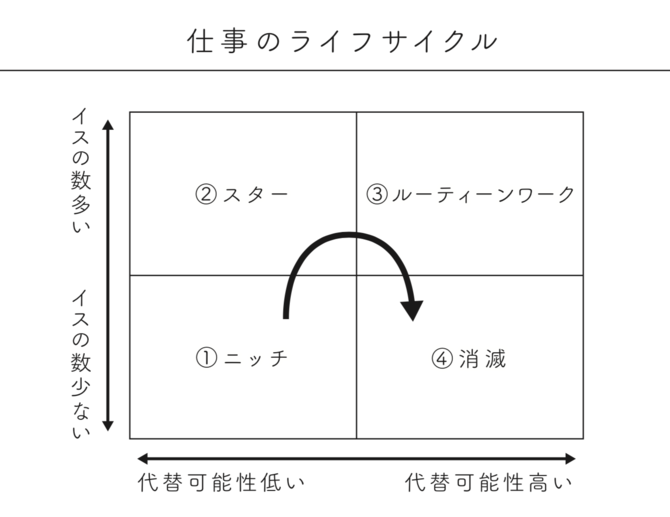
仕事にもライフサイクルがある。
1961年には2840人だった医学部の定員は、1970年代に行われた一県一医大構想によって急増しました。https://ja.wikipedia.org/wiki/%E4%B8%80%E7%9C%8C%E4%B8%80%E5%8C%BB%E5%A4%A7%E6%A7%8B%E6%83%B3
(2020年度の医学部の定員は9330人だそうです。)
私が医者になった1990年代は、1970年代に入学し1980年代に医師になった方がやっと中堅として活躍していた時期でした。また、高額納税者が公表されると田舎では開業医が上位を占めている時代でした。
つまり医師は1960年代まではニッチな職業で、(私の感覚では)2000年頃まではスター職業であったと思います。
現在はどうかというと、医師の仕事は、急速な医学の進歩により疾患の病態、治療法が解明され、各種ガイドラインが整備され、ガイドラインを遵守して診療していけば特別な技能を持っていなくても十分やっていけます、つまり、ルーティンワーク化していると思うのです。
上図の引用先であるDIAMOND online の記事には以下のように書かれています。 https://diamond.jp/articles/-/173545
「つまり、仮に同じ1000万円でも、実は二つのパターンがある。一つは「付加価値が高いから高給」であるケース。もう一つは「そもそも仕事に魅力がないから高い金を払わざるを得ない」ケース。後者は、やりがいを代償に金をもらっている。」
これも医者の仕事に当てはまります。手術やカテーテル治療など高い技術を持った(付加価値が高い)医師が高給を貰うケースもありますが、一方、通常の都市部の勤務医はそれほど高い給料ではなく、逆に田舎の病院、過疎地の病院では、医師を確保するために高給を提示せざるを得ないという状況にあります。つまりまさにそういう病院は「仕事に魅力がないから高い金を払わざるをえない」のです。
そういった病院の医師の中にはやりがいをもって働いていいる先生も多数いると思います。そういった先生方を否定するのではありませんが、現在の日本社会の現状としてそういう傾向にあることは間違いないと思います。
行政は、医師不足の地域で働くことを条件に「地域枠」という名前で「奨学金」というお金を払っています。
ここ数年、受験生の医学部人気が続いているようです。これも、医師という仕事のルーティーンワーク化の表れではないかと思います。日本では医師になれば、その能力にかかわらずそれなりの高給が貰えます。今後、医師という職業がなくなることは100%ないでしょうし、場所を選ばなければいくらでも働くところがあります。そう考えると非常に安定した魅力的な職業と言えます。
医学生に「将来、どういう仕事をしたい?」と聞くと、「忙しくない職場で働きたい」「上司が優しい職場働きたい」という答えが返ってきます。全員がそう思っているわけではないし、それが医師になる動機の全てではないでしょうが、やりがいよりも高給が魅力であるということは否めないようです
では、このルーティーンワーク化した医者としてどう働いていくかを考えた場合、次の2つのどちらかを目指すのがいいのではないかと思います。
「ルーティーンワークではない仕事をする」
手術やカテーテル治療などの特別な技術は給料に反映される可能性があります。ただし、能力給制度をとっている病院はまだ少ないため日本に広く普及するには時間がかかります。また、手術は診療報酬が高く手術件数が多くなると病院の収益が上がりますが、診断の名医がいても病院の収入に与える影響はわずかだと思います。医師の評価基準は診療報酬がすべてではありませんが、医師の技術で診療報酬を上げることができる診療科は限られますし、技術が必要な診療科でも自分の腕で給料を上げることができるのは一握りの医者だけのような気がします。
「ルーティーンワークをしながら自分の付加価値を高める」
医療が進歩しその情報があっという間に共有されるため、現在の日本ではどこに行っても標準治療が受けられます。疾患によっては施設毎の治療成績の優劣はあると思いますが、それは施設の差であって医師個人の能力差ではないと思います。多くの普通の医者はルーティーンワークをやってるだけで十分な働きをしていますし、逆に言うと医師個人が特別な仕事をする必要はないし、現状の日本では「神の手」「国手」になることは出来ないし、ならなくてもいいと思います。
多くの普通の医者は、ルーティーンワークの中にやりがいを見出して働いていくことが理想だと思います。そして特別な修行もいらないルーティーンワーク化した仕事なので、そのあいた時間で自分の付加価値を高めるのがいいのではないかと思います。仕事のやりがいに繋がることでもいいし、病院での仕事以外でもいいと思います。外国語を勉強すると国際的な仕事に繋がるし、歌や楽器演奏でもいいですし、株や不動産などの投資をやるのもいいと思います。世間では副業を持つことが推奨されてきていますが、医者にも同じことがいえると思います。
あまり人気のない過疎地の病院で働くと、おそらくそれほど忙しくないでしょうから高給をもらいながら空いた時間で自分の付加価値を高めることをすることがより容易にできます。コロナ禍によってWeb会議やWeb講演会が広がりましたので、これまでよりも移動時間、移動距離の不利は少なくなると思います。時代が変わり過疎地で働くことのデメリットが少なくなっていくように思います。
また、最近は「医師の働き方改革」が進んできて強制的に病院にいる時間が短くなっています。これもルーティーンワーク化してきたのだから当然の流れだと思います。医師不足とは言われていますが、医師の献身的超過勤務によって支えなくてもいい時代になってきたことの表れだと思います。
働き方改革で空いた時間をただ漫然と過ごす、ただ遊ぶのではなく、自分の付加価値を高めるために使うことが、これからの医者が人生を有意義に過ごすために必要なことだと思います。
私は、最近、空いた時間には学生や研修医の指導方法を考えたり講義資料を作ったりして過ごしています。これまでの経験や考え方を伝授することにやりがいを感じるようになってきました。それを整理するためにこのブログを書いています。
「ルーティーンワークの中にやりがいを見つける」ことを若い人たちに伝えたいと思っています。
|
|
![[商品価格に関しましては、リンクが作成された時点と現時点で情報が変更されている場合がございます。] [商品価格に関しましては、リンクが作成された時点と現時点で情報が変更されている場合がございます。]](https://hbb.afl.rakuten.co.jp/hgb/1c80f9a4.30915962.1c80f9a5.78b905cf/?me_id=1268509&item_id=10000113&pc=https%3A%2F%2Fthumbnail.image.rakuten.co.jp%2F%400_mall%2Fauc-ogachu%2Fcabinet%2Fiburipiro.jpg%3F_ex%3D240x240&s=240x240&t=picttext)

![[商品価格に関しましては、リンクが作成された時点と現時点で情報が変更されている場合がございます。] [商品価格に関しましては、リンクが作成された時点と現時点で情報が変更されている場合がございます。]](https://hbb.afl.rakuten.co.jp/hgb/1c28d3ce.95350d6d.1c28d3cf.24204f0e/?me_id=1213310&item_id=19138707&pc=https%3A%2F%2Fthumbnail.image.rakuten.co.jp%2F%400_mall%2Fbook%2Fcabinet%2F5559%2F9784478105559.jpg%3F_ex%3D240x240&s=240x240&t=picttext)